
Contente
- estágios
- Parte 1 Reconhecendo os sintomas da tuberculose
- Parte 2 Tratando a tuberculose
- Parte 3 Protegendo-se da tuberculose
A tuberculose é uma doença causada por uma bactéria chamada Mycobacterium tuberculosis. É uma infecção que começa com os pulmões, mas pode eventualmente afetar outras partes do corpo, como a medula espinhal ou o cérebro. A transmissão é feita pelos postilhões que a pessoa afetada envia quando tosse, espirra, fala ou ri. É uma doença que requer tratamento imediato por um médico e prescrição de medicamentos. Como qualquer infecção bacteriana, é essencial levar o seu tratamento até o fim, mesmo que você pareça curado. Assim, não haverá recaídas e, o mais importante, as cepas bacterianas não podem se tornar resistentes aos antibióticos.
estágios
Parte 1 Reconhecendo os sintomas da tuberculose
-

Vá ver se você acha que tem TB ativa. Se sim, então você é contagioso. A TB ativa é o estágio logo após a infecção primária, mas também pode reaparecer anos depois. Os sintomas da TB ativa incluem:- tosse persistente (mais de 3 semanas)
- uma tosse sangrenta
- dor no peito
- dificuldade em respirar ou tossir
- febre
- calafrios
- suores noturnos
- um grande cansaço
- falta de apetite
- perda de peso
-

Saiba se é provável que você tenha tuberculose. Algumas pessoas podem viver anos com a bactéria da tuberculose sem saber: são chamadas de "assintomáticas". De tempos em tempos, por razões desconhecidas, a (re) tuberculose se torna ativa e, portanto, contagiosa. As populações de risco incluem:- pessoas imunocomprometidas (HIV / AIDS),
- diabéticos, certos pacientes dos rins ou certos tipos de câncer,
- pessoas em quimioterapia ou que tomam medicamentos anti-rejeição após um transplante,
- pessoas que tomam certos medicamentos, como artrite reumatóide, doença de Crohn ou psoríase,
- usuários de drogas e fumantes,
- quem vive em contato com uma pessoa com
- cuidadores que trabalham com pessoas em risco,
- pessoas que sofrem de desnutrição grave,
- crianças e idosos,
- pessoas que vivem ou trabalham em locais de alta concentração humana, como prisões, centros de imigração, centros de saúde ou campos de refugiados,
- pessoas que viveram ou viajaram em determinados países da África, Europa Oriental, Ásia, América Latina, Caribe ou Rússia.
-
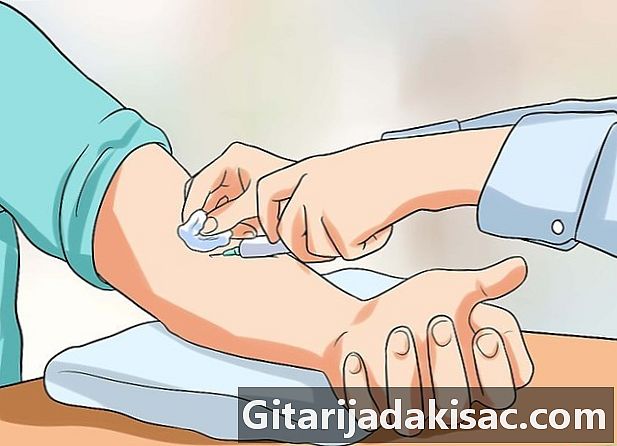
Faça exames. O seu médico começará "ouvindo" seus pulmões e tocando em seus linfonodos para infecção. Além deste exame preliminar, o médico pode solicitar exames adicionais.- um teste de pele (Teste de Mantoux) é injetar sob a pele do braço um pouco de tuberculina. Após dois ou três dias, a presença de endurecimento é verificada no ponto de injeção. Se a resposta for positiva, você está carregando as bactérias. Este teste é mais ou menos confiável, porque há falsos positivos e falsos negativos. Portanto, se você foi vacinado em sua juventude pelo BCG, pode ter um falso positivo. Da mesma forma, se você foi infectado recentemente, seu sistema imunológico não teve tempo para trabalhar, portanto, um falso negativo.
- um exame de sangue dará resultados mais confiáveis e precisos do que o teste cutâneo. Se houver motivos para questionar a confiabilidade do teste cutâneo, seu médico solicitará imediatamente um exame de sangue.
- Recurso a limagerie às vezes é necessário. Se o teste cutâneo for positivo, seu médico solicitará um rádio pulmonar, tomografia computadorizada ou endoscopia. Essa última exploração consiste em introduzir pelo nariz ou pela boca um longo tubo terminado por uma câmera, com o objetivo de ir ver mais de perto nos pulmões o que retorna. Se o médico suspeitar que outras partes foram afetadas, ele solicitará uma tomografia computadorizada, uma ressonância magnética ou uma ultrassonografia.
- um biopsia da área afetada é possível encontrar na amostra a bactéria.
- um análise de escarro (escarro) será perguntado se a imagem mostrou uma infecção. Em particular, a cepa da bactéria será investigada. Assim fixo, o médico pode prescrever os medicamentos certos. Os resultados são muito longos para serem obtidos (1 a 2 meses), mas o tratamento a ser administrado será adaptado, pois levará em consideração uma cepa possivelmente resistente. Outros medicamentos serão dados.
Parte 2 Tratando a tuberculose
-
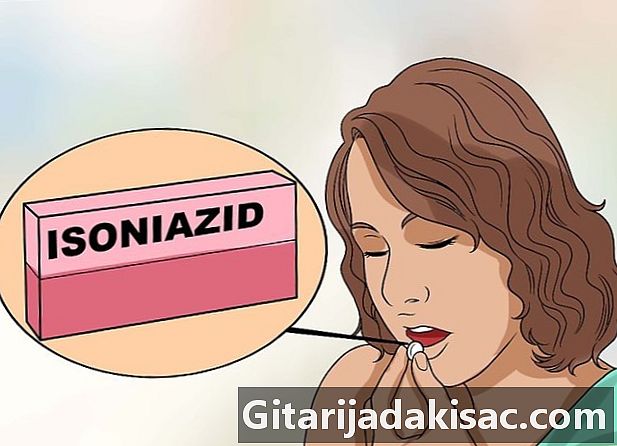
Tome certos medicamentos Os tratamentos para tuberculose duram de 6 a 9 meses. Os medicamentos prescritos dependerão da tensão envolvida. Estes medicamentos têm efeitos colaterais significativos, especialmente no fígado. Se você tiver problemas no fígado, informe-o com antecedência. Os médicos têm muitos medicamentos à sua disposição, mas estão longe de ser inofensivos:- lisoniazida, um antibiótico que pode causar danos nos nervos. Se suas extremidades estiverem formigando ou entorpecidas, relate-o. O seu médico prescreverá vitamina B6,
- rifampicina (Rifadin, Rimactane), um antibiótico não recomendado para mulheres que tomam um contraceptivo, especialmente a pílula. Se você precisar tomá-lo, precisará tomar outra forma de contracepção,
- Lethambutol (Myambutol), um antibiótico que tem efeitos colaterais nos olhos. Se você precisar fazer isso, precisará passar por testes visuais regulares,
- pirazinamida.
-

Pergunte ao seu médico. Pergunte se você tem TB resistente a antibióticos. Se for esse o caso, você provavelmente receberá um coquetel de medicamentos ou, se houver um no mercado, um novo antibiótico. O tratamento pode durar de 18 a 24 meses. Especifique bem seus possíveis problemas hepáticos. As moléculas disponíveis incluem:- fluoroquinolonas (antibacterianas),
- substâncias por injeção, como lamikacina, canamicina ou capreomicina,
- bedaquiline,
- o linezolida.
-

Informe o seu médico se tiver efeitos secundários. Os medicamentos para tuberculose podem atacar o fígado, por isso relate ao seu médico qualquer problema desse lado. Mesmo se você tiver efeitos colaterais, não interrompa seus medicamentos, pois as bactérias podem se tornar resistentes. O seu médico irá sugerir outro medicamento ou lhe fornecer algo para aliviar esses efeitos colaterais. Os possíveis efeitos colaterais incluem:- náusea
- vômito
- falta de apetite
- icterícia
- urina escura
- febre persistente (mais de três dias)
- formigamento ou perda de sensibilidade das extremidades
- visão turva
- erupção cutânea ou comichão
-

Não contamine outros. Não há dúvida de você entrar em quarentena, mas tome cuidado para não contaminar as pessoas ao seu redor. Para isso, você pode ou deve:- fique em casa em vez de ir ao trabalho ou à escola (aguarde a luz verde do médico),
- ficar sozinho no seu quarto,
- para mascarar a boca quando tossir, espirrar ou rir,
- abre todos os dias as janelas para renovar o ar,
- evacuar a roupa em sacos herméticos.
-

Tome o seu medicamento até o fim. Após algumas semanas de tratamento, você se sentirá melhor, o que não significa que você está curado. Você deve seguir o pedido feito até o final do período, sem alterar nada.- De fato, se você interromper seus medicamentos antes que a TB seja erradicada permanentemente, as bactérias restantes se tornarão resistentes a esse antibiótico. Especificamente, se você estiver doente de novo, não poderá confiar neste antibiótico: ele será inoperante ... e é sério.
Parte 3 Protegendo-se da tuberculose
-

Converse com seu médico sobre a idéia de vacinação. Em áreas de tuberculose endêmica, as crianças são frequentemente vacinadas com BCG (vacina biliar de Calmette e Guerin). Na França, o BCG não é obrigatório, mas é altamente recomendado. No entanto, sob certas circunstâncias, é obrigatório ou desejável a vacinação.- É o caso, por exemplo, se você mora em uma zona de tuberculose endêmica,
- A vacinação é altamente recomendada se você estiver imunocomprometido e, portanto, vulnerável à TB. Isso é verdade para pessoas com HIV ou que têm AIDS, pessoas que tomam medicamentos imunossupressores ou estão em quimioterapia.
-

Coloque uma máscara protetora. Se você tem uma pessoa com TB em sua vida, proteja-se. A tuberculose é espalhada pelos postilions; portanto, usar uma máscara reduz bastante o risco de pegá-la. A pessoa com TB também deve usar uma máscara quando não estiver mais sozinha. A máscara é usada durante as três primeiras semanas de tratamento. Uma pessoa infectada também precisará de:- abre todos os dias as janelas da sala onde ela está,
- dormir em um quarto diferente para não contaminar outros membros da família,
- fique em casa para evitar a contaminação de colegas ou colegas de trabalho.
-

Seja um apoio psicológico. O tratamento é longo para curar a tuberculose. Além disso, se um de seus entes queridos tiver essa condição, ajude-o a manter o bom trabalho e siga o tratamento até o fim. O mesmo acontece com a cura da pessoa, mas também com a proteção da longevidade.- O tratamento bem-sucedido impede que as bactérias desenvolvam resistência ao medicamento.
- Por outro lado, uma tensão que se tornou resistente será muito mais difícil de erradicar, mesmo entre outras.